-
6岁女孩来“月经”,家长惊慌崩溃,原因竟然是这个
导读
「医生,我女儿才 6 岁,前天来月经了。把我们一家人吓死,赶紧帮我看看怎么回事。」小容妈妈尚未进入诊室,就迫不及待向医生求援。
那么,6 岁就“月经”来潮是早熟吗?常见的原因是什么?为什么会出现这种情况?如何治疗?我们今天一起来聊一聊这个话题。
目 录
女孩子多大来月经?
小容得了什么病?
卵巢囊肿怎么治疗?
哪些疾病可能合并卵巢囊肿?

女孩子多大来月经?
一般来说,女孩在 10 岁左右开始发育,男孩发育比女孩晚 1~2 年,12 岁左右开始。女孩性早熟比较容易发现,因为女孩发育的“起点”是乳房发育,之后才出现生殖器发育和月经。
从乳房发育到月经来潮,一般需要经过 2~4 年。发育太快或发育太慢,可能都意味着疾病状态。小容乳房发育才 1~2 个月,就已经来「月经」,显然发育进程太快,那么这种情况是病理性的可能性就很大。

小容得了什么病?
6 岁多来“月经”,想过去就是很疯狂的事情,为人父母遇到这种情况难免崩溃。医生在性早熟的诊治过程中,经常思考的 4 个问题:是不是性早熟?是中枢性还是外周性?病因是什么?怎么治疗?
(1)是不是性早熟?
患儿不仅有可疑月经,也有乳房发育,妈妈说小容大概在 1~2 月前才出现乳房增大。即 8 岁前出现第二性征,可以诊断性早熟。
(2)是中枢性还是外周性?
我们前文也说了,女孩子青春期启动年龄约为 9.5-10 岁左右,经过 2~4 年发育成熟,13~14 岁月经逐渐规律来潮。女童青春期最早的表现是乳房发育,成熟的标志是月经来潮,这个过程需要 2~4 年。
患儿从乳房发育到“月经”来潮才 1~2 个月,显然不符合正常的发育进程。检查激素发现,患儿雌激素水平虽然很高,但是促性腺激素(LH 与 FSH)都很低。
中枢性性早熟(又称促性腺激素依赖性性早熟,简称 CPP),即依赖于下丘脑 - 垂体 - 性腺轴(HPGA)的性早熟。
诊断要素包括 5 个方面,我总结为“兴高采烈启动轴”。哈哈,潜在之意是:青春期启动本来是一件令人兴高采烈的事儿,如果发生性早熟可能就不会让人那么愉快了。
“性”指女孩在 8 岁前或男孩在 9 岁前出现第二性征;
“高”即身高突增,身高增长突然加快;
“采”即彩超提示性腺增大(女性表现为卵巢子宫变大,男性为睾丸变大);
“烈”(谐音,通“裂隙”)即骨龄大于生活年龄超过;
“启动轴”即 HPGA 轴启动,通常需要行 GnRH 激发试验来确定。
CPP 的第二性征发育具有一定次序,如果出现发育次序异常,如加速、倒置等,则常常提示为其他特殊的病因,需要进一步检查。
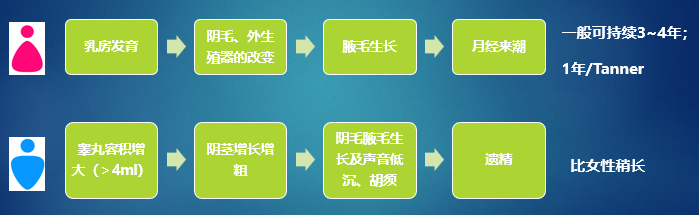
图:中枢性性早熟第二性征的发育次序
外周性性早熟,即非促性腺激素依赖性性早熟,即不依赖 HPGA 轴启动。
其特点是雌激素可能升高或正常,而促性腺激素(FSH/LH)是降低,或者二者不匹配,如雌激素很高,而促性腺激素不高。
其临床表现根据病因不同差异很大,可以表现为乳房发育,也可以阴毛早现,或男性化及骨龄超前等。
小容 6 岁多就出现第二性征,且伴有阴道流血,雌激素水平很高而促性腺激素正常。说明雌激素来源不依赖于 HPGA 轴,即周围性性早熟。
(3)病因是什么?
外周性性早熟,常见的原因包括颅内、肾上腺及性腺肿瘤,还有卵巢囊肿和 McCune-Albright 综合征(牛奶咖啡斑、性早熟及多发性骨纤维发育不良,三联征)。
因此,我们给予检查子宫卵巢彩超发现,子宫和卵巢大小正常,左侧卵巢见囊性包块,大小 31×25×27mm,考虑左侧卵巢囊肿;右侧卵巢未见囊肿。
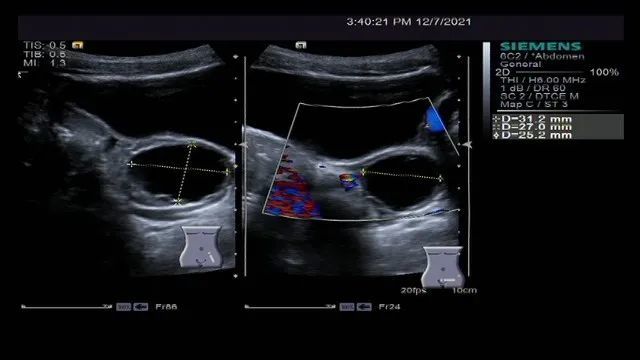
图:虚线处为卵巢囊肿
注释:正常卵巢为实性结构,没有囊性结构,卵巢本身大小按容积计算,青春期前小于 1~3ml,大于这个数提示卵巢体积增大。
(4)怎么治疗?
先讲讲大原则,下一条会细讲:
儿童卵巢囊肿多在 2-8 周可以自然消退,无需治疗;部分卵巢囊肿可能持续数月才消退。医生要做的是观察、随访,鉴别卵巢恶性肿瘤。
宣教方面,在卵巢囊肿比较大的时候,避免剧烈运动,特别是翻滚类的运动,防止发生卵巢囊肿蒂扭转。

卵巢囊肿怎么治疗?
(1)卵巢囊肿在儿童多见吗?
卵巢囊肿即卵巢组织出现囊性包块,可能有症状,也可能没有症状;可分为生理性囊肿和功能性卵巢囊肿,同时需要鉴别卵巢肿瘤。
卵巢囊肿可见于从胎儿期到青春期的任何年龄,以青春期为高发。整体而言,卵巢囊肿不多见,但是需要了解可能合并卵巢囊肿的疾病,具体见下一条。
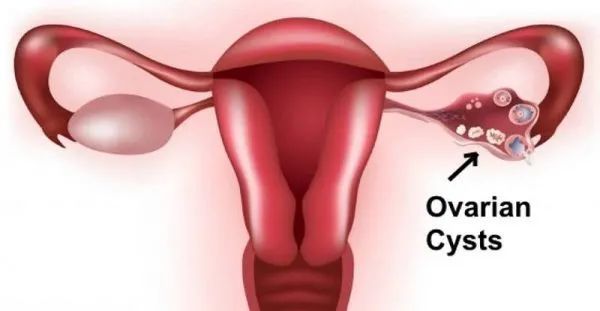
(2)卵巢囊肿都导致阴道出血了,需要吃药吗?
卵巢囊肿也会导致出血,但这种不是月经。
月经一般指规律的、周期性的阴道出血,多依赖于 HPGA 轴。
而卵巢囊肿的阴道出血为囊肿分泌过多的雌激素,当雌激素撤退时,导致子宫内膜脱落而出现的出血,不具有规律性和周期性,具有一定突发性,因此一般不称为月经。
卵巢囊肿导致的阴道出血,多为一过性,也可以为复发性,但不是周期性。
儿童卵巢囊肿多为生理性,生理性卵巢囊肿一般小于 2cm(长径),无需药物或手术治疗,主要以观察为主。
功能性卵巢囊肿,即有雌激素增多表现,甚至出现阴道出血,多数可在 2-8 周自然消退,也不建议药物及手术治疗。部分容易复发,复发者需要排除肿瘤及 MAS 可能性。
以前,卵巢囊肿会根据大小而建议手术治疗,包括剥离囊肿、囊肿抽吸和腔镜电灼烧等手术方式。
近年来,一般认为卵巢囊肿无需药物及手术治疗,但需要与卵巢肿瘤鉴别。如果彩超提示肿块不是囊性,而是实性、分隔、出血、持续增大或压迫其他器官,或肿瘤指标增高,这种情况要考虑手术的必要性,但需要谨慎决定。
如果确实需要手术治疗,要特别保护卵巢功能的保守手术,不建议把卵巢也一起切除。手术方式方面,囊肿抽吸治疗容易复发,而腔镜电灼烧容易损伤残余卵巢的功能,因此一般建议采用单纯的囊肿剥离术。
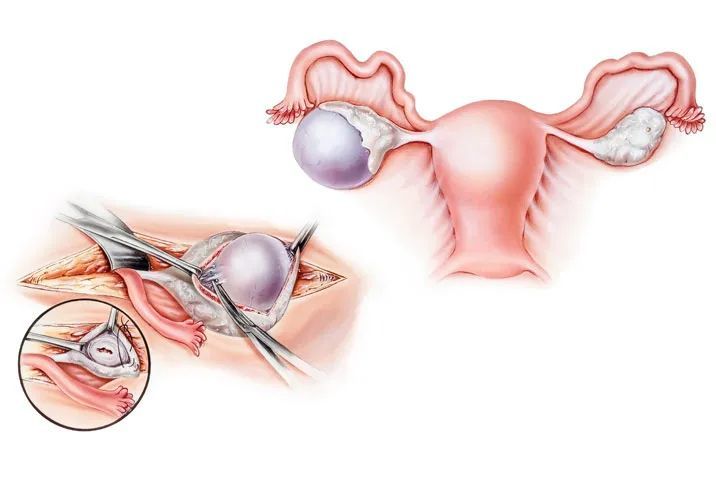
(3)患有卵巢囊肿要注意什么事项?
无论卵巢囊肿大小多少,均有发生蒂扭转可能性,特别是大于 5cm(长径)的卵巢囊肿。因此,建议在卵巢囊肿比较大的时候,即便不给于药物或手术治疗,也需要减少剧烈活动,特别是身体翻滚类动作。
(4)卵巢囊肿如何确诊,需要鉴别肿瘤吗?
卵巢囊肿首选的检查是超声检查,有利于确定肿块大小,以及肿块是否为单纯性、复杂性、实性、双侧或伴有内出血及游离液体。
非单纯性卵巢囊肿,需要进一步检查,甚至可能需要手术。肿瘤标志物有利于鉴别实体瘤,排除恶性肿瘤。

哪些疾病可能合并卵巢囊肿?
(1)性早熟与卵巢囊肿
多数卵巢囊肿没有症状,功能性卵巢囊肿可见于周围性性早熟,主要为卵泡囊肿和黄体囊肿,约占儿童卵巢囊肿 5%。
功能性卵巢囊肿容易复发,复发概率约为 40%,卵巢囊肿导致的周围性性早熟,随着囊肿导致的雌激素暴露,部分可进展微中枢性性早熟。
(2)甲状腺功能减退症与卵巢囊肿
未经治疗的甲状腺功能减退症,由于长期 TSH 水平升高,TSH 具有部分 LH 和 FSH 的功能,会刺激卵巢产生囊肿。当出现甲低面容、生长迟缓、假性性早熟和卵巢囊肿时,称之为 Van Wyk Grumbach 综合征。
甲低导致卵巢囊肿的性早熟具有一定特点,即阴道流血突出,乳房发育不显著,一般无阴毛,骨龄不超前,甚至可能是落后的。
(3)甲状腺功能亢进症与卵巢囊肿
由于 GNAS 基因突变导致 G 蛋白激活,如果累及甲状腺及卵巢,可以出现卵巢囊肿和甲亢表现。
GNAS 基因突变属于体细胞突变遗传病,根据累及器官不同,可以出现不同的临床表现。当累及皮肤、卵巢和骨骼,从而出现牛奶咖啡斑、性早熟及多发性骨纤维发育不良三联征,这种情况称之为 McCune-Albright 综合征。
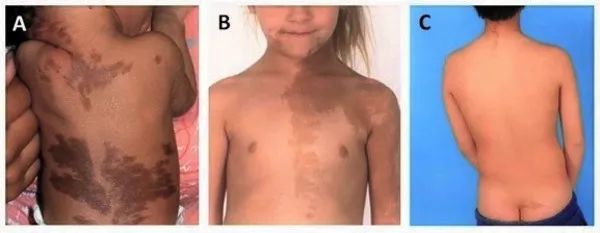
(4)McCune-Albright 综合征(MAS)与卵巢囊肿
超过 90% 的 MAS 女性可以出现性早熟表现,男性患者则较少出现性早熟表现。女性最早可在出生后的第一年出现性早熟,性早熟高发年龄为 3-6 岁。MAS 合并卵巢囊肿很常见,正是卵巢囊肿具有自主功能,分泌雌激素,所以才导致性早熟的发生。
MAS 导致的性早熟为外周性性早熟,合并卵巢囊肿者常有阴道流血,并且非常容易反复发生。
(5)先天性肾上腺皮质增生症(CAH)与卵巢囊肿
未经治疗或控制不佳的 CAH 女性患者,可能会出现阴蒂进一步肥大、多毛、痤疮和类似于多囊卵巢综合征的临床表现。可以表现为卵巢囊肿、无排卵和不规则阴道出血。
(6)芳香化酶缺乏症男性化患者与卵巢囊肿
CYP19 基因突变导致雄激素无法转化为雌激素,负反馈缺失导致垂体分泌 LH 和 FSH 升高,从而导致卵巢囊肿发生。
在芳香化酶的 46,XX 患者个体中,男性化不会在出生后进展,但会在青春期复发。以低剂量雌激素替代治疗,可以促进第二性征和卵巢囊肿的消退。
(7)药物相关的卵巢囊肿
丙戊酸是儿童癫痫常用药,丙戊酸钠的副作用包括体重增长、卵巢囊肿、血清转氨酶和血小板计数变化。
- 参考文献 -
鲁道夫儿科学,22 版,英文版
尼尔森儿科学,21 版,英文版
儿童内分泌与遗传代谢缺陷病,德国霍夫曼教授主编,第二版,英文版
Up To Date,2021,关于儿童卵巢囊肿的论述
- 上一篇:老蒋在关键时刻, 处决了三位能改变时局的大将, 从此走上不归路
- 下一篇:没有了
